Предупреждение: данное руководство носит информационный характер и не является диагнозом. Описанные методы лечения могут применяться при «длительном COVID» не по прямым показаниям и рассматриваются индивидуально для каждого конкретного случая.
«Длительный COVID» — это не просто «более длительный процесс выздоровления».
К сожалению, у многих людей перенесенная инфекция COVID-19 может вызывать стойкие симптомы, которые сохраняются в течение 3 месяцев и более после заболевания. Эти симптомы проявляются приступами и могут включать в себя сильную усталость, затуманенность сознания, головокружение или стеснение в груди.
В отличие от других заболеваний, при которых самочувствие со временем постепенно улучшается, симптомы длительного COVID не следуют типичной схеме выздоровления. Понимание причин этого явления — первый шаг к эффективному лечению и устранению симптомов.
Почему «длительный COVID» не протекает как обычное выздоровление
Обычно после вирусной инфекции организм со временем выздоравливает. Состояние после COVID-19 представляет собой стойкое биологическое состояние. Иммунная система, сосудистая система и нервная система остаются в состоянии дисрегуляции еще долго после того, как вирус был выведен из организма, вызывая тревожный и изнурительный комплекс симптомов.
Именно поэтому«отдых и время» часто не приносят результата. Вместо стабильного улучшения многие пациенты сталкиваются с циклами рецидивов или обострений. Они могут чувствовать себя хорошо в течение недели, а затем внезапно снова испытывать трудности после незначительной физической нагрузки.Такая картина наблюдается и при других хронических заболеваниях, таких как синдром хронической усталости или аутоиммунные заболевания, при которых воспаление и нарушение кровообращения заставляют организм «ходить по кругу».
К числу распространенных побочных эффектов относятся:
- Постоянная усталость, сопровождающаяся снижением когнитивных функций и/или дискомфортом в груди.
- Трудности в работе или невозможность вести привычный образ жизни.
- Реакция на физический или эмоциональный стресс, которая воспринимается как несоразмерная.
Важно отметить, что по сути «длительный COVID» — это биологическое, а не психологическое явление.
Основная биологическая проблема: воспаление, которое не проходит
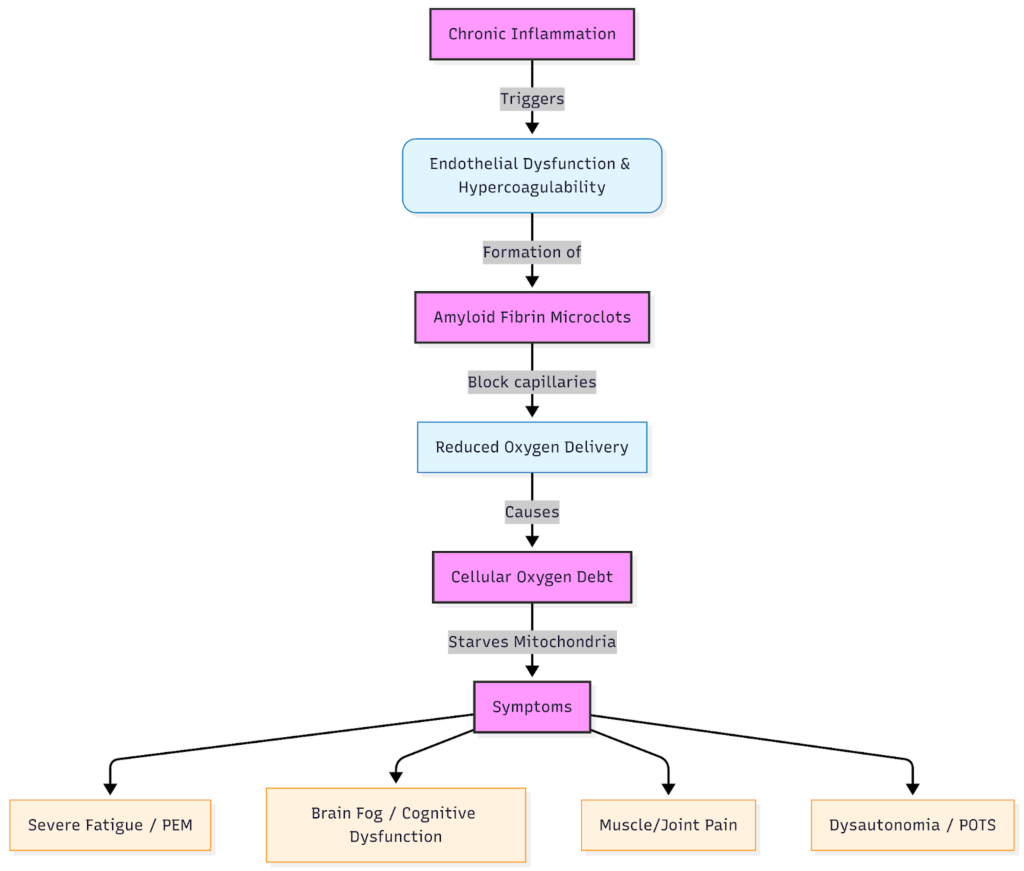
Системное и сосудистое воспаление.
При инфекционных заболеваниях воспалительный процесс усиливается в рамках иммунного ответа, направленного на борьбу с вирусом, а затем стихает после устранения вируса, и начинается фаза выздоровления. При «длительном COVID» нарушение регуляции иммунной системы приводит к тому, что этот механизм подавления воспаления не срабатывает, что вызывает хроническое воспаление.
Следы иммунной активации сохраняются, в частности, в сосудистой системе — сети кровеносных сосудов, доставляющих кислород и питательные вещества к каждой клетке.
Эндотелий — слой клеток, выстилающий эти сосуды, — подвергается раздражению (этот процесс называется эндотелиальным воспалением). Получение такого диагноза вызывает разочарование, поскольку результаты анализов крови могут выглядеть «нормальными», так как стандартные анализы крови не позволяют выявить нарушения в микрососудах или слабовыраженную цитокиновую активность.
К основным биологическим изменениям могут относиться:
- Дисбаланс цитокинов (уровень белков, отвечающих за воспалительные процессы, повышен, в то время как уровень белков, отвечающих за противовоспалительные процессы, понижен).
- Раздражение эндотелия приводит к тому, что стенки сосудов становятся «более липкими» и одновременно воспаляются.
- Нарушение микроциркуляции и образование микротромбов препятствуют эффективному поступлению кислорода и питательных веществ к тканям.
Воспаление, которое становится самоподдерживающимся
Когда в сосудистой системе возникает воспаление, снабжение кислородом начинает нарушаться. Этот дефицит кислорода усугубляет воспаление, вызывая гипоксию и создавая замкнутый круг.
Когда накапливается кислородный долг, у пациентов наблюдается усиление усталости, затуманенность сознания и непереносимость физической нагрузки, что часто описывается как постнагрузочное недомогание (PEM).
Этот механизм объясняет, почему игнорирование симптомов или попытки «постепенной физической нагрузки» могут привести к обратному результату. На самом деле, повышенная активность может усилить воспаление, а не восстановить силы. С другой стороны, умеренный темп помогает стабилизировать уровень энергии, не вызывая обострений.
К числу симптомов, связанных с этим, часто относятся:
- Усталость, которая усиливается, а не проходит после отдыха.
- Давление в груди, одышка и учащенное сердцебиение после минимальной физической нагрузки.
- Когнитивная или сенсорная перегрузка, возникающая после умственного напряжения.
Microclots: как происходит закупорка кровотока на самом мелком уровне
Что такое Microclots?
Одним из ключевых биологических открытий в области «длительного COVID» является обнаружение фибриновых амилоидных microclots — крошечных, устойчивых скоплений в кровотоке. В отличие от обычных тромбов, которые можно увидеть при визуализации, эти микротромбы образуются на микроскопическом уровне и не выявляются при стандартных обследованиях.
Они связаны с гиперактивацией тромбоцитов, то есть клетки крови, отвечающие за свертывание, остаются необычно «липкими». Хотя эта реакция может изначально носить защитный характер, длительное microclot снижает поступление кислорода туда, где он нужен больше всего.
Как Microclots уровень кислорода там, где он нужен больше всего
Капилляры — это самые мелкие кровеносные сосуды в организме человека; у среднестатистического человека их общая длина составляет от 60 000 до 100 000 км. Капилляры выполняют очень важную функцию: именно в них происходит перенос кислорода из крови в ткани. Microclots длительном течении COVID-19, могут блокировать эти пути, что приводит к гипоксии на тканевом уровне или к тому, что пациенты часто называют «кислородным долгом».
Этот кислородный долг не всегда отображается на пульсоксиметре, поскольку эти приборы измеряют содержание кислорода в крови, а не его доставку к клеткам. Однако анализ газов венозной крови иногда может показать, есть ли проблемы с доставкой кислорода.
К системам, пораженным microclots к вашим симптомам могут относиться:
- Мышцы → быстрое истощение, чувство тяжести, спад сил после тренировки.
- Мозг → снижение концентрации внимания, провалы в памяти, «затуманенное» мышление.
- Вегетативная нервная система → симптомы дисфункции вегетативной нервной системы, такие как перепады температуры или нестабильность сердечного ритма.
Кислородный долг: почему ваши клетки испытывают дефицит кислорода
Подача кислорода и насыщение крови кислородом
Ваш пульсоксиметр может показывать 98 %, но ваши мышцы и мозг все равно могут испытывать трудности с получением кислорода. Этот разрыв между содержанием кислорода в крови и его доставкой определяет состояние «кислородного долга», наблюдаемое у многих пациентов с длительным течением COVID-19.
Почему физическая нагрузка усугубляет симптомы
Физическая нагрузка повышает потребность организма в кислороде. Когда microclots митохондриальный стресс препятствуют его поступлению, симптомы быстро усугубляются. Именно это лежит в основе постнагрузочного недомогания (PEM), наблюдаемого как при «длительном COVID», так и при состояниях, связанных с хронической усталостью, когда системы восстановления организма просто не успевают справляться с расходом энергии.
Поражение нервной системы
Вегетативная дисфункция (дисавтономия) и синдром POTS
У части пациентов развивается состояние, называемое дисавтономией, при котором вегетативная нервная система, контролирующая частоту сердечных сокращений, артериальное давление и пищеварение, перестает нормально функционировать.
Многие страдают ортостатической непереносимостью (ощущением головокружения при вставании) и синдромом POTS (постурально-ортостатической тахикардии), а также нестабильной температурой тела.
Симптомы могут включать:
- Сердцебиение или учащенное сердцебиение при приседании.
- Головокружение или усталость при стоянии в очереди.
- Непереносимость жары или перепадов температуры в помещении.
Нейропатия мелких волокон и MCAS
Нейропатия мелких волокон — это повреждение или воспаление мелких нервов, отвечающих за чувствительность и восприятие температуры. Она может проявляться в виде жжения, покалывания или сенсорной перегрузки. Кроме того, синдром активации тучных клеток (MCAS) может вызывать приливы крови к лицу, сыпь, непереносимость гистамина и затуманенность сознания из-за чрезмерной активности иммунных клеток.
Почему стандартные методы лечения длительного COVID часто оказываются недостаточными
Традиционное лечение в основном направлено на купирование симптомов с помощью регулирования ритма сердца, медикаментов и поддерживающей терапии. Хотя эти методы помогают стабилизировать состояние, они редко устраняют биологические факторы, такие как воспаление или microclots.
Важно отметить, что постепенная физическая нагрузка может быть опасна для людей с PEM, поскольку она может ухудшить, а не восстановить работоспособность.
Почему изучается возможность применения фильтрации крови при длительном течении COVID-19
Терапевтическая аферез-процедура H.E.L.P — это метод фильтрации крови, применяемый в специализированных центрах для удаления вредных веществ, таких как воспалительные белки, компоненты свертывания крови или аномальные липиды.
В контексте «длительного COVID» HELP (гепариноиндуцированное экстракорпоральное осаждение ЛПНП) применяется для:
- Снизить microclot .
- Устранить медиаторы воспаления.
- Улучшить микроциркуляцию.
Узнайте больше о комплексном лечении длительного COVID.
На что направлена процедура HELP
В ходе этого процесса плазма подвергается селективной фильтрации с целью удаления:
- Microclots.
- Воспалительные белки.
- Избыток липопротеинов, который может усугубить раздражение эндотелия.
Данный подход остается специализированным и тщательно индивидуализированным и не является лечением первой линии. Каждому пациенту требуется тщательная оценка для обеспечения безопасности и подходящего подхода.
Процедура афереза
Кто может (а кто не может) быть кандидатом
Терапевтический аферез может быть показан пациентам с:
- Длительные симптомы «длинного COVID», затрагивающие несколько систем организма, которые соответствуют картине микрососудистого воспаления.
- Лабораторные или клинические признаки эндотелиальной дисфункции.
- Снижение качества жизни, несмотря на стандартные методы лечения.
Это не подходит для людей с:
- Активное кровотечение или нарушения свертываемости крови.
- Нарушения сердечно-сосудистой системы.
- Некоторые схемы лечения, повышающие риск.
Перед принятием решения о возможности участия в программе необходимо проконсультироваться со специалистом.
Что это означает для пациентов, страдающих от длительного COVID
Вопросы, которые следует обсудить с врачом
- Могут ли хроническое воспаление или microclots причиной моих симптомов?
- Какие обследования могут помочь в диагностике сосудистой или вегетативной дисфункции?
- Целесообразно ли направить пациента в специализированную клинику по лечению «длинного COVID» или на консультацию по аферезу?
Как мы лечим первопричину, а не только симптомы
Наш подход к комбинированной терапии сочетает в себе:
- H.E.L.P. для избирательного удаления спайкового белка, microclots и маркеров воспаления
- Инусферез или иммуноадсорбция для удаления патогенов, токсинов из окружающей среды и аутоантител
- Нутрицевтики & Терапия клиническим питанием для поддержки митохондриального и иммунного восстановления
- Гипертермия (при наличии показаний) для стимуляции иммунной модуляции
Отзывы пациентов
«Я побывала у нескольких врачей, прежде чем обратилась в Центр афереза. Они говорили мне, что это просто стресс. Когда microclot оказались положительными, у меня наконец появилось доказательство — и план действий».
— Робин, Великобритания
«Аферез изменил всё. После шести сеансов у меня прояснился ум, и я наконец смогла работать, не боясь, что сейчас упаду в обморок».
— Миа, Норвегия
Следующий шаг
Если спустя несколько месяцев после перенесенного COVID-19 вы по-прежнему чувствуете себя плохо, знайте: вы не одиноки, и это не просто ваше воображение. Понимание биологических механизмов, лежащих в основе этих симптомов, открывает новые пути к выздоровлению.
Чтобы пройти индивидуальное обследование или узнать больше о терапевтической аферезе при постковидных осложнениях, запишитесь на консультацию в Центр афереза уже сегодня.
Часто задаваемые вопросы: биология и лечение длительного COVID
Является ли «длительный COVID» воспалительным или аутоиммунным заболеванием?
Согласно современным научным данным, прошедшим экспертную оценку, «длительный COVID» характеризуется сочетанием хронического воспаления и иммунных нарушений, а у некоторых пациентов проявляется признаками аутоиммунных реакций, не вписываясь при этом в рамки одной конкретной категории «аутоиммунных заболеваний».
Исследователи отмечают стойкую дисфункцию эндотелия наряду с дисбалансом цитокинов и наличием microclots из фибринового амилоида, что в совокупности свидетельствует о длительном воспалительном состоянии. У некоторых групп пациентов также выявляются аутоантитела и нейропатия мелких волокон, что подтверждает наличие аутоиммунного фактора в определенном числе случаев.
Почему результаты анализов в норме, если я всё равно плохо себя чувствую?
Стандартные патологические исследования и визуализация часто сосредоточены на проблемах крупных сосудов и остром воспалении. Это означает, что при рутинных патологических исследованиях легко упустить из виду изменения на уровне микрососудов, вегетативную дисфункцию или нейропатию мелких волокон. Длительный COVID часто сопровождается микроскопическими фибриновыми амилоидными microclots эндотелиальной дисфункцией и нарушениями вегетативной нервной системы, такими как синдром POTS, которые стандартные тесты не выявляют. Именно поэтому многим пациентам сообщают, что их результаты «в норме», хотя они продолжают испытывать симптомы, лишающие их трудоспособности.
Могут ли вакцины снизить риск развития длительного COVID?
Результаты ряда крупных обсервационных исследований показывают, что вакцинация до заражения снижает риск развития постковидного синдрома, хотя и не исключает его полностью. ВОЗ и другие организации в сфере общественного здравоохранения подчеркивают, что вакцинация по-прежнему остается одним из ключевых средств снижения вероятности развития и тяжести течения «длинного COVID».
Автор / Примечание о медицинской экспертизе
Автор: Эндрю Смит. Рецензия: д-р Инбар Тофан, медицинский директор Центра афереза. Д-р Инбар имеет более 10 лет клинического опыта в области внутренних болезней и терапевтической афереза, специализируясь на хронических воспалительных и аутоиммунных заболеваниях.


